På den här sidan diskuterar vi indikationen för akut koronarangiografi efter hjärtstopp.
Sidoinnehåll
Sammanfattning
Patienter med ST-höjning på EKG, antingen före eller efter hjärtstopp, som har återfått spontan cirkulation (ROSC) och bedöms ha en rimlig neurologisk prognos, bör genomgå akut koronarangiografi.
För patienter utan ST-höjning bör akut angiografi övervägas vid kardiogen chock, elektrisk instabilitet, tecken på betydande myokardskada eller pågående ischemi. Hos hjärtstoppatienter utan ST-höjning som är hemodynamiskt och elektriskt stabila, och utan tecken på omfattande ischemi, tas beslut om eventuell koronarangiografi först efter att neurologisk återhämtning kan bedömas.12
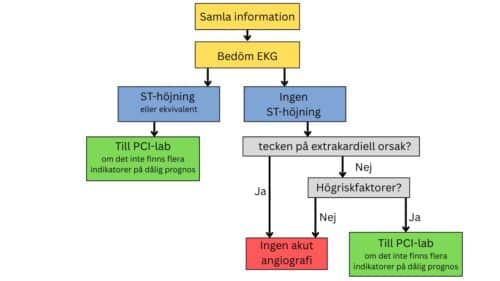
Högriskfaktorer; Chock, elektrisk instabilitet, tecken på betydande myokardskada eller pågående ischemi. Se avsnitt riktlinjer
Indikatorer på dålig prognos: Se avsnitt faktorer som väger för eller emot akut angio
Bakgrund
Syftet med akut koronarangiografi
För att förstå hur man ska tänka kring huruvida patienter med hjärtstopp bör genomgå akut angiografi, är det hjälpsamt att först se på hur vi principiellt bedömer akut koronart syndrom-patienter utan hjärtstopp:
Huvudsyftet med akut koronarangiografi är att snabbt identifiera och öppna ett akut ockluderat (ACO – acute coronary occlusion) eller nästan ockluderat kranskärl. Finns det ingen sådan ocklusion är ingreppet i regel inte akut, eftersom ingen omedelbar revaskularisering behövs.
Den initiala uppgiften är därför att selektera de patienter som har en pågående ocklusion. Detta görs i första hand genom EKG. Vid ST-höjning på EKG är sannolikheten för ett akut ockluderat kärl hög, och samtliga riktlinjer är eniga om att akut koronarangiografi är indicerat.
Vid akut koronart syndrom utan ST-höjning (NSTEMI) föreligger däremot vanligtvis ingen akut indikation för angiografi. Här uppstår problemet: EKG är inte ett perfekt diagnostiskt verktyg. Studier visar att cirka 10–25 % av patienter utan ST-höjning (eller LBBB) ändå har en akut kärlocklusion. Dessa patienter missas alltså om selektion enbart baseras på EKG. Om angiografi skjuts upp till nästa dag eller senare riskerar man att missa det kritiska behandlingsfönstret – och infarkten är då redan utvecklad.
Därför krävs ytterligare bedömningsverktyg utöver EKG för att identifiera patienter med misstänkt ACO. Här spelar de så kallade högriskkriterierna en central roll. Dessa inkluderar:
- Ihållande bröstsmärta
- Hemodynamisk instabilitet eller kardiogen chock
- Elektrisk instabilitet
- Akut hjärtsvikt
- Mekaniska komplikationer
- Återkommande dynamiska ST–T-förändringar
Se även sidan: Hjärtinfarkt utan ST-höjning (NSTEMI), instabil angina: Akutbehandling och EKG-förändringar vid hjärtinfarkt/ akut myokardischemi
Hos patienter utan hjärtstopp är akut koronarangiografi indicerat vid STEMI, samt vid NSTEMI med högriskkriterier. Samma principer gäller vid hjärtstopp – med skillnaden att patienten ofta är medvetslös (anamnes saknas och symtom går inte att bedöma), vilket gör bedömningen mer komplex. Dessutom måste hänsyn tas till en, i många fall, svårbedömd neurologisk prognos.
Basal information innan beslut om akut koronarangiografi
När du rapporterar till PCI-jouren för att diskutera eventuell akut koronarangiografi är det värdefullt att ha följande uppgifter till hands:
Beslutsunderlag vid diskussion med PCI-jour
- Chockbar/icke-chockbar rytm (VF/VT eller PEA/asystoli)?
- Bevittnat eller obevittnat hjärtstopp
- Bystander-HLR?
- Tid till ROSC (hur länge pågick HLR?)
- Ålder
- Blodgas: pH, laktat
- Neurologisk status: Medvetandegrad, pupillreaktion
- Allmäntillstånd före hjärtstopp, andra sjukdomar
- EKG (ST-höjning, LBBB, dynamik?), om ej STEMI:
- Anamnes direkt före hjärtstopp (t.ex. bröstsmärta?)
- Tecken till annan orsak: stroke, aortadissektion, intox, lungemboli, trauma
- UCG (ekokardiografi)
- Hemodynamisk status: Tecken på chock eller instabilitet (Blodtryck, frekvens), endtidal CO₂ (om intuberat)
Syftet med dessa frågor är att bedöma dels om patienten har en rimlig prognos, dels om hjärtstoppet sannolikt har en akut kardiell orsak där koronarangiografi kan vara motiverad.
Faktorer som väger för eller emot akut angio:3 4.5
- Insjuknande med defibrillerbar rytm
- ST-elevation (ST-sänkning, LBBB, RBBB)
- Kort tid till ROSC
- Bröstsmärtor innan hjärtstopp
- Chock, elektrisk instabilitet och misstänkt kardiell orsak
- Insjuknande med ej chockbar rytm (asystoli, PEA)
- Obevittnat hjärtstopp
- Ej bystander-HLR
- Lång HLR-tid (>30 min)
- Ej ROSC
- Ålder >85, kronisk njursvikt, andra svåra bisjukdomar
- Lågt pH (<7,2), högt laktat (>7), låg ETCO₂
- EKG utan ST-höjning/LBBB/RBBB och stabil patient (beslut om angio efter neurologisk återhämtning)
EKG efter hjärtstopp.
En retrospektiv studie från 2021 visade att falskt positiva ST-höjningar var upp till tre gånger vanligare när EKG togs inom de första 7 minuterna efter ROSC, jämfört med senare tidpunkter. Den högsta andelen falskt positiva fynd (18,5 %) sågs när EKG togs tidigt, medan andelen var betydligt lägre (5,8–7,2 %) om EKG togs efter mer än 8 minuter. Detta tyder på att EKG som tas mycket tidigt efter återfådd cirkulation kan spegla global ischemi från hjärtstoppet snarare än en akut koronart ocklusion.
👉 Studien rekommenderar att man väntar minst 8 minuter innan EKG tas efter ROSC – eller upprepar ett tidigt taget EKG – för att minska risken för felaktig tolkning.6
Hur vanligt är det
Av cirka 4800 STEMI-patienter som genomgick koronarangiografi i Sverige under 2023, kom ungefär 300 efter hjärtstopp, se bilden till vänster.7
Angiografier vid hjärtstopp – med eller utan STEMI – utgör en mycket liten andel av alla angiografier i Sverige och har varit stabilt över tid: cirka 0,7 % med STEMI (motsvarande ca 290 patienter per år) och 0,9 % utan STEMI (ca 390 patienter per år), se bilden till höger (klicka på bilden för att förstora).
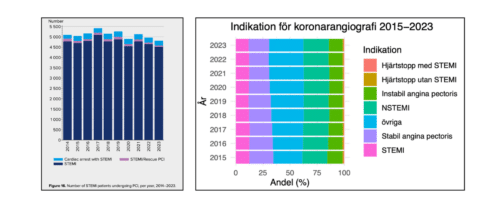
Antal angiografier per indikation, hela Sverige
| År | Hjärtstopp med STEMI | Hjärtstopp utan STEMI | Instabil angina pectoris | NSTEMI | STEMI | Stabil angina pectoris | Övriga |
|---|---|---|---|---|---|---|---|
| 2020 | 282 | 361 | 5251 | 9958 | 5054 | 8211 | 13337 |
| 2021 | 282 | 374 | 5368 | 10333 | 5362 | 8099 | 13989 |
| 2022 | 280 | 390 | 5517 | 10073 | 5226 | 7802 | 13707 |
| 2023 | 255 | 329 | 5020 | 9293 | 4642 | 7450 | 12465 |
Förekomst av signifikant kranskärlssjukdom och akut ocklusion vid hjärtstopp
Även om kranskärlssjukdom ofta upptäcks som ett bifynd, är det inte orsaken till hjärtstopp hos majoriteten av patienter med hjärtstopp utanför sjukhus (OHCA) utan chockbar rytm (ventrikulär takykardi eller ventrikelflimmer) och hos dem utan ST-höjning på EKG före eller efter ROSC.3
| Patientgrupp | Signifikant CAD | Akut ocklusion (ACO) |
|---|---|---|
| Chockbar rytm + ST-höjning (efter ROSC) | 70–95 % | >85 % |
| Chockbar rytm + refraktär VT/VF (ingen ROSC) | 80–85 % | 60–65 % |
| Chockbar rytm + ingen ST-höjning | 25–60 % | 5–30 % |
| Icke-chockbar rytm + ingen ST-höjning | ~50 % (osäkert) | ~7 % |
Källa: SCAI 2023
Studier
Studier: Hjärtstopp utan ST-höjning
Sedan 2020 har fyra randomiserade studier publicerats om patienter utan ST-höjning efter hjärtstopp: 2
COACT 8 (endast shockbar rytm), TOMAHAWK, 9 EMERGE 10 och PEARL 11 (avslutat i förtid). Trots skillnader i design och utfall visade samtliga ingen fördel med akut jämfört med fördröjd koronarangiografi.
Viktigt att notera: patienter med ST-höjning, kardiogen chock, elektrisk instabilitet, tecken på stor myokardskada eller pågående ischemi var oftast uteslutna eller tilläts byta till akut arm. Lägg märke tilll att det är i princip samma som högriskkriterier vid nstemi, se ovan.
Slutsats: Hos stabila patienter utan ST-höjning finns ingen evidens för att akut angio ger bättre utfall än fördröjd angio.
| Kategori | COACT (2019) | TOMAHAWK (2021) |
|---|---|---|
| Studiepopulation | 552 patienter med hjärtstopp, enbart shockbar rytm, utan ST-höjning | 554 patienter med hjärtstopp, alla rytmer, utan ST-höjning |
| Inklusionskriterier | ROSC, shockbar rytm, ingen ST-höjning, medvetslös | ROSC, >30 år, möjlig kardiell orsak, ingen ST-höjning |
| Exklusionskriterier | ST-höjning, kardiogen chock, icke-kardiell orsak | ST-höjning, kardiogen chock, elektrisk instabilitet, icke-kardiell orsak |
| Tillåtna cross-over kriterier | Kardiogen chock, arytmier, ischemisymtom | Myokardskada (troponin >70x ULN), elinstabilitet, chock, ny ST-höjning |
| Primärt utfall | Överlevnad vid 90 dagar | Död oavsett orsak vid 30 dagar |
| Resultat – primärt utfall | Ingen skillnad (64,5 % vs 67,2 %, OR 0,89, p=0,51) | Ingen signifikant skillnad (54 % vs 46 %, HR 1,28, p=0,06) |
| Sekundära utfall | Ingen signifikant skillnad i neurologiskt utfall, myokardskada, njursvikt, arytmier, blödning | Kombinerat utfall (död eller svår neurologisk skada vid 30 dagar) var vanligare i akutgruppen. Övriga utfall visade ingen skillnad. |
Studier: Hjärtstopp med ST-höjning
Det saknas randomiserade data för patienter med ST-höjning eller för dem som i studier tilläts byta till akut strategi på grund av kardiogen chock, tecken på omfattande myokardskada, elektrisk instabilitet eller pågående ischemi.
Trots begränsad evidens specifikt vid hjärtstopp, talar den tydliga nyttan av akut revaskularisering vid STEMI, högrisk-ACS och kardiogen chock för att akut angiografi bör övervägas i dessa patientgrupper.21
Riktlinjer
2023 ESC ACS guideline1
Trots att specifika studier saknas rekommenderas generellt en strategi med primär PCI (PPCI) för patienter med återfådd spontan cirkulation (ROSC) och kvarstående ST-höjning – förutsatt att den kliniska helhetsbilden och nytta-riskbalansen talar för det.
Registerdata visar att akut koronarangiografi (ICA) och PCI är förenat med goda utfall i denna patientgrupp, särskilt hos patienter som inte är medvetslösa vid ankomst.
Baserat på studierna COACT och TOMAHAWK anses det rimligt att skjuta upp koronarangiografi hos hemodynamiskt stabila patienter utan ST-höjning efter hjärtstopp.
Den initiala bedömningen på akuten eller IVA bör fokusera på att utesluta icke-kardiella orsaker, såsom aortadissektion, lungemboli, stroke, andningssvikt, icke-kardiogen chock, eller intoxikation.
Ekokardiografi är ett värdefullt verktyg i den diagnostiska utvärderingen.
Beslut om selektiv koronarangiografi (och eventuell PCI) bör ta hänsyn till sannolikheten för akut koronart syndrom (ACS) och faktorer som talar för dålig neurologisk prognos
Det är alltså viktigt att förstå att ESC-rekommendation klass III i tabellen nedan inte innebär ett generellt förbud mot koronarangiografi efter hjärtstopp utan ST-höjning – utan att den gäller enbart patienter som är hemodynamiskt stabila och utan andra högriskkriterier.
Vid förekomst av till exempel kardiogen chock, elektrisk instabilitet, pågående ischemi eller uttalade tecken på myokardskada, kan akut angiografi fortfarande vara motiverat.
| Rekommendationer | Klass | Nivå |
|---|---|---|
| En strategi med primär PCI rekommenderas för patienter med återupplivat hjärtstopp och EKG med kvarstående ST-höjning (eller motsvarande). | I | B |
| Rutinmässig omedelbar angiografi efter återupplivat hjärtstopp rekommenderas inte hos hemodynamiskt stabila patienter utan kvarstående ST-höjning (eller motsvarande). | III | A |
2023 American Heart Association Focused Update on Adult Advanced Cardiovascular Life Support2
Akut koronarangiografi rekommenderas inte framför en fördröjd eller selektiv strategi hos patienter som återfått spontan cirkulation (ROSC) efter hjärtstopp, såvida de inte har
- ST-höjningsinfarkt,
- chock
- elektrisk instabilitet
- tecken på betydande myokardskada eller
- pågående ischemi.
| Rekommendationsklass (COR) | Evidensgrad (LOE) | Rekommendation |
|---|---|---|
| 1 | B: Non-randomized | Koronarangiografi bör utföras akut på alla patienter med misstänkt hjärtorsakat hjärtstopp och ST-höjningsinfarkt på EKG. |
| 2a | B: Non-randomized | Akut koronarangiografi är rimligt att utföra på utvalda vuxna patienter utan ST-höjning på EKG, men med misstänkt betydande kranskärlssjukdom där revaskularisering kan ge nytta, exempelvis vid elektrisk instabilitet, tecken på signifikant myokardskada eller pågående ischemi. |
| 2a | C: Limited data | Oavsett patientens neurologiska status är koronarangiografi rimligt hos alla patienter efter hjärtstopp där angiografi av andra skäl är indicerat. |
| 3: Ingen nytta | B: Randomized | Akut koronarangiografi rekommenderas inte framför en fördröjd eller selektiv strategi hos patienter som återfått spontan cirkulation (ROSC) efter hjärtstopp, såvida de inte har ST-höjningsinfarkt, chock, elektrisk instabilitet, tecken på betydande myokardskada eller pågående ischemi. |
Vad är nackdelarna med att angiografera alla?
Trots att en tidig koronarangiografi vid hjärtstopp kan möjliggöra identifiering och behandling av pågående ischemi, finns det flera potentiella nackdelar med att genomföra undersökningen akut hos samtliga patienter efter hjärtstopp – särskilt i frånvaro av ST-höjning eller tydlig misstanke om akut kranskärlssjukdom.3
Akut koronarangiografi kan vara logistiskt utmanande, särskilt hos patienter som behöver flyttas till ett annat sjukhus och i hemodynamisk instabilitet, och medför risker som kontrastmedelsexponering, antikoagulation samt procedurrelaterade komplikationer som blödning eller stroke.
Att prioritera koronarangio tidigt kan också fördröja andra viktiga insatser och leda till att den egentliga orsaken till hjärtstoppet missas, om den inte är kardiell.
Utöver detta bör följande potentiella nackdelar beaktas:
- Felprioritering av vårdresurser – annan kritisk behandling kan försenas
- Fördröjd diagnostik av icke-kardiella orsaker som stroke, PE eller intoxikation
- Risk för onödig DAPT-behandling efter PCI utan relevant orsak
- Ökad belastning på PCI-labb och personal
- Transportrelaterade risker för instabila patienter
- Falsk trygghet vid normal angio – bakomliggande orsaker kan förbises
- Narkosrisk – om patienter måste sövas enbart för att kunna genomgå koronarangiografi
- komplikationsrisk vid angio/PCI
Vid vilka angiofynd ska PCI göras?
Om beslutet har tagits att ta patienten för akut koronarangiografi till PCI-lab, är det PCI-operatörens uppgift att – efter genomförd angiografi – bedöma om fynden sannolikt utgör orsaken till hjärtstoppet. Det finns tre tänkbara scenarier:
Angiofynd: orsak till hjärtstopp?
- 1. Angiografiskt normala kranskärl
- 2. Kranskärlssjukdom, icke-signifikanta stenoser
- 3. Signifikanta men ej kritiska stenoser (50–ca 75 %)
- 4. Kritiska stenoser men ingen tydlig ”culprit lesion”
- 5. Typisk ”culprit lesion” (trombotisk)
PCI ska i första hand utföras vid identifiering av en tydlig “culprit lesion”.
Bakgrunden är att en stor andel av de hjärtstoppatienter som genomgår angiografi har kranskärlssjukdom,1 men utan tydlig ST-höjning eller klar culprit-lesion kan det finnas en alternativ orsak som ännu inte identifierats.
Det är till exempel inte ovanligt att patienter först genomgår angiografi, men att den egentliga orsaken till hjärtstoppet identifieras först efteråt – t. ex. en aortadissektion eller hjärnblödning.
En (i onödan) genomförd PCI med efterföljande DAPT kan då försämra prognosen avsevärt.
Litteratur
2023 ESC Guidelines for the management of acute coronary syndromes 1
2023 American Heart Association Focused Update on Adult Advanced Cardiovascular Life Support2
Coronary Angiography after Cardiac Arrest without ST-Segment Elevation8
Angiography after Out-of-Hospital Cardiac Arrest without ST-Segment Elevation9
Emergency vs Delayed Coronary Angiogram in Survivors of Out-of-Hospital Cardiac Arrest: Results of the Randomized, Multicentric EMERGE Trial 10
Coronary Angiography in Patients With Out-of-Hospital Cardiac Arrest Without ST-Segment Elevation on Electrocardiograms: A Comprehensive Review3
Risk Stratification Among Survivors of Cardiac Arrest Considered for Coronary Angiography 4
Last Updated on April 17, 2025 by Christian Dworeck
- När ska vi gå till akut koronarangio efter hjärtstopp? Ny sida på kardiologi.se - April 16, 2025
- Föreläsning om MINOCA - January 26, 2025
- Ny sida om MINOCA (hjärtinfarkt utan signifikanta stenoser i kranskärlen) - November 1, 2024
- Byrne RA, Rossello X, Coughlan JJ, Barbato E, Berry C, Chieffo A, Claeys MJ, Dan GA, Dweck MR, Galbraith M, Gilard M, Hinterbuchner L, Jankowska EA, Jüni P, Kimura T, Kunadian V, Leosdottir M, Lorusso R, Pedretti RFE, Rigopoulos AG, Rubini Gimenez M, Thiele H, Vranckx P, Wassmann S, Wenger NK, Ibanez B; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023 Oct 12;44(38):3720-3826. doi: 10.1093/eurheartj/ehad191. Erratum in: Eur Heart J. 2024 Apr 1;45(13):1145. doi: 10.1093/eurheartj/ehad870. PMID: 37622654. [↩] [↩] [↩] [↩] [↩]
- Perman SM, Elmer J, Maciel CB, Uzendu A, May T, Mumma BE, Bartos JA, Rodriguez AJ, Kurz MC, Panchal AR, Rittenberger JC; American Heart Association. 2023 American Heart Association Focused Update on Adult Advanced Cardiovascular Life Support: An Update to the American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2024 Jan 30;149(5):e254-e273. doi: 10.1161/CIR.0000000000001194. Epub 2023 Dec 18. PMID: 38108133. [↩] [↩] [↩] [↩] [↩]
- Kumar S, Abdelghaffar B, Iyer M, Shamaileh G, Nair R, Zheng W, Verma B, Menon V, Kapadia SR, Reed GW. Coronary Angiography in Patients With Out-of-Hospital Cardiac Arrest Without ST-Segment Elevation on Electrocardiograms: A Comprehensive Review. J Soc Cardiovasc Angiogr Interv. 2022 Nov 25;2(1):100536. doi: 10.1016/j.jscai.2022.100536. PMID: 39132520; PMCID: PMC11307500. [↩] [↩] [↩] [↩]
- Harhash AA, May TL, Hsu CH, Agarwal S, Seder DB, Mooney MR, Patel N, McPherson J, McMullan P, Riker R, Soreide E, Hirsch KG, Stammet P, Dupont A, Rubertsson S, Friberg H, Nielsen N, Rab T, Kern KB. Risk Stratification Among Survivors of Cardiac Arrest Considered for Coronary Angiography. J Am Coll Cardiol. 2021 Feb 2;77(4):360-371. doi: 10.1016/j.jacc.2020.11.043. PMID: 33509392. [↩] [↩]
- Debaty G, Babaz V, Durand M, Gaide-Chevronnay L, Fournel E, Blancher M, Bouvaist H, Chavanon O, Maignan M, Bouzat P, Albaladejo P, Labarère J. Prognostic factors for extracorporeal cardiopulmonary resuscitation recipients following out-of-hospital refractory cardiac arrest. A systematic review and meta-analysis. Resuscitation. 2017 Mar;112:1-10. doi: 10.1016/j.resuscitation.2016.12.011. Epub 2016 Dec 19. PMID: 28007504. [↩]
- Baldi E, Schnaubelt S, Caputo ML, Klersy C, Clodi C, Bruno J, Compagnoni S, Benvenuti C, Domanovits H, Burkart R, Fracchia R, Primi R, Ruzicka G, Holzer M, Auricchio A, Savastano S. Association of Timing of Electrocardiogram Acquisition After Return of Spontaneous Circulation With Coronary Angiography Findings in Patients With Out-of-Hospital Cardiac Arrest. JAMA Netw Open. 2021 Jan 4;4(1):e2032875. doi: 10.1001/jamanetworkopen.2020.32875. PMID: 33427885; PMCID: PMC7801935. [↩]
- Swedeheart årsrapport [↩]
- Lemkes JS, Janssens GN, van der Hoeven NW, Jewbali LSD, Dubois EA, Meuwissen M, Rijpstra TA, Bosker HA, Blans MJ, Bleeker GB, Baak R, Vlachojannis GJ, Eikemans BJW, van der Harst P, van der Horst ICC, Voskuil M, van der Heijden JJ, Beishuizen A, Stoel M, Camaro C, van der Hoeven H, Henriques JP, Vlaar APJ, Vink MA, van den Bogaard B, Heestermans TACM, de Ruijter W, Delnoij TSR, Crijns HJGM, Jessurun GAJ, Oemrawsingh PV, Gosselink MTM, Plomp K, Magro M, Elbers PWG, van de Ven PM, Oudemans-van Straaten HM, van Royen N. Coronary Angiography after Cardiac Arrest without ST-Segment Elevation. N Engl J Med. 2019 Apr 11;380(15):1397-1407. doi: 10.1056/NEJMoa1816897. Epub 2019 Mar 18. PMID: 30883057. [↩] [↩]
- Desch S, Freund A, Akin I, Behnes M, Preusch MR, Zelniker TA, Skurk C, Landmesser U, Graf T, Eitel I, Fuernau G, Haake H, Nordbeck P, Hammer F, Felix SB, Hassager C, Engstrøm T, Fichtlscherer S, Ledwoch J, Lenk K, Joner M, Steiner S, Liebetrau C, Voigt I, Zeymer U, Brand M, Schmitz R, Horstkotte J, Jacobshagen C, Pöss J, Abdel-Wahab M, Lurz P, Jobs A, de Waha-Thiele S, Olbrich D, Sandig F, König IR, Brett S, Vens M, Klinge K, Thiele H; TOMAHAWK Investigators. Angiography after Out-of-Hospital Cardiac Arrest without ST-Segment Elevation. N Engl J Med. 2021 Dec 30;385(27):2544-2553. doi: 10.1056/NEJMoa2101909. Epub 2021 Aug 29. PMID: 34459570. [↩] [↩]
- Hauw-Berlemont C, Lamhaut L, Diehl JL, Andreotti C, Varenne O, Leroux P, Lascarrou JB, Guerin P, Loeb T, Roupie E, Daubin C, Beygui F, Boissier F, Marjanovic N, Christiaens L, Vilfaillot A, Glippa S, Prat JD, Chatellier G, Cariou A, Spaulding C; EMERGE Investigators. Emergency vs Delayed Coronary Angiogram in Survivors of Out-of-Hospital Cardiac Arrest: Results of the Randomized, Multicentric EMERGE Trial. JAMA Cardiol. 2022 Jul 1;7(7):700-707. doi: 10.1001/jamacardio.2022.1416. PMID: 35675081; PMCID: PMC9178496. [↩] [↩]
- Kern KB, Radsel P, Jentzer JC, Seder DB, Lee KS, Lotun K, Janardhanan R, Stub D, Hsu CH, Noc M. Randomized Pilot Clinical Trial of Early Coronary Angiography Versus No Early Coronary Angiography After Cardiac Arrest Without ST-Segment Elevation: The PEARL Study. Circulation. 2020 Nov 24;142(21):2002-2012. doi: 10.1161/CIRCULATIONAHA.120.049569. Epub 2020 Sep 28. Erratum in: Circulation. 2020 Nov 24;142(21):e374. doi: 10.1161/CIR.0000000000000941. PMID: 32985249. [↩]

